Опубликован 30.03.2023
Ключевые слова
- аортальный аллографт,
- протезный инфекционный эндокардит
Как цитировать
Copyright (c) 2023 Богачев-Прокофьев А.В., Шарифулин Р.М., Железнев С.И., Караджа А.В., Афанасьев А.В., Пивкин А.Н., Залесов А.С.

Это произведение доступно по лицензии Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Аннотация
Актуальность. Протезный инфекционный эндокардит — наиболее тяжелая форма инфекционного эндокардита, встречающаяся у 1–6 % пациентов с искусственными клапанами сердца. Патология по-прежнему ассоциируется с неблагоприятным прогнозом, высокой госпитальной летальностью.
Цель. Оценка результатов протезирования корня аорты аортальными аллографтами у пациентов с протезным инфекционным эндокардитом.
Методы. В ретроспективный анализ включили взрослых пациентов с протезным инфекционным эндокардитом аортального клапана, которым было выполнено протезирование корня аорты аортальными аллографтами в период с 2011 по 2022 г.
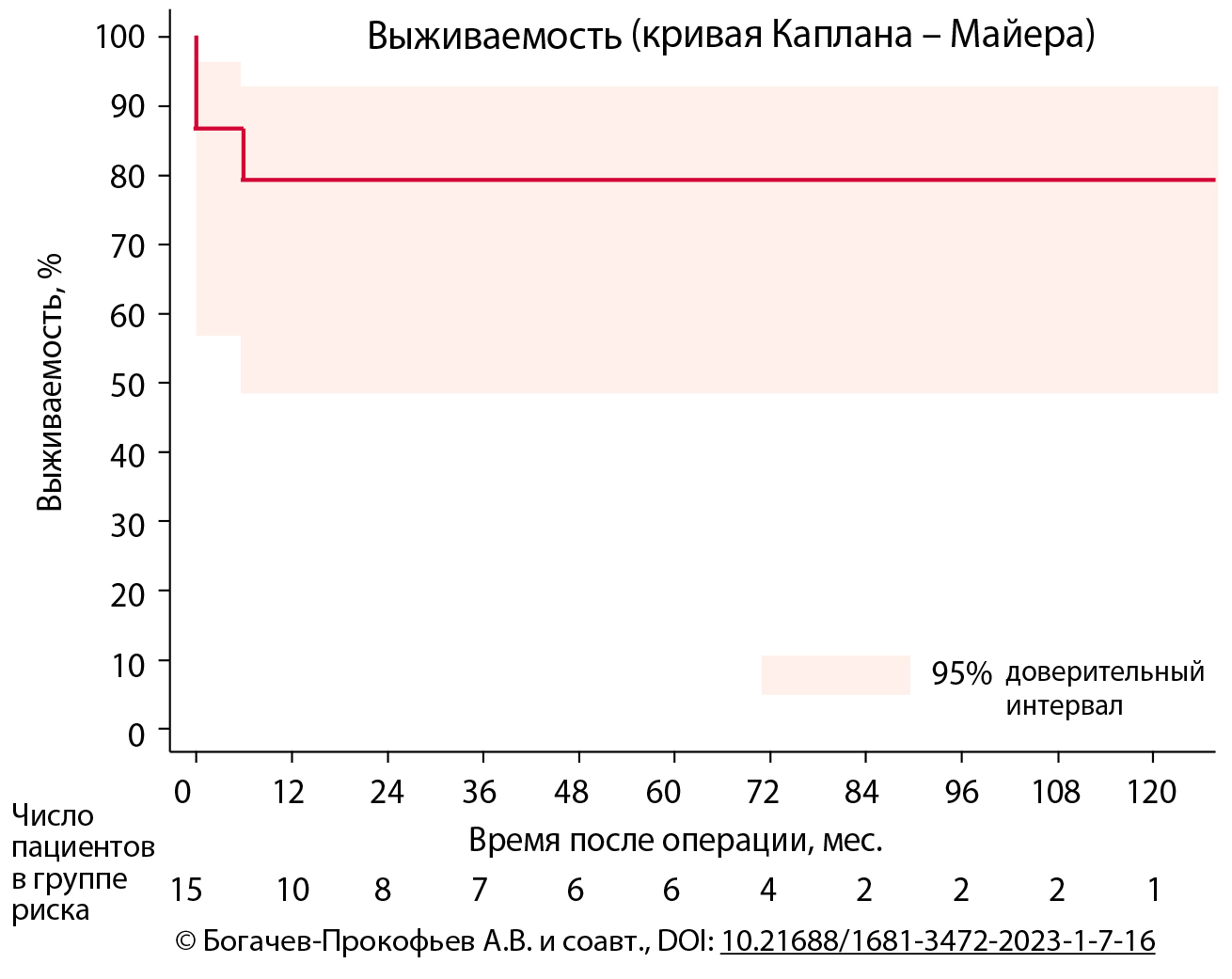
Результаты. Из 15 пациентов, включенных в исследование, ранний инфекционный эндокардит отмечен у 60,0 %. Ведущий возбудитель — Staphylococcus aureus (26,7 %). Ранняя летальность составила 13,3 %. Тромбоэмболические осложнения развились у 2 (13,3 %) пациентов. Медиана времени послеоперационного наблюдения — 48,5 (6–140) мес. Зарегистрирован один отдаленный летальный исход. Выживаемость через 5 лет составила 79,0 %. Возврат инфекционного эндокардита отмечен у одного пациента. Два пациента перенесли повторные операции: один — по поводу ложной аневризмы проксимального анастомоза, второй — структурной дегенерации аллографта. Пятилетняя свобода от повторных операций составила 91,7 %.
Заключение. Протезирование корня аорты аортальными аллографтами, демонстрирующими высокую свободу от возврата инфекционного процесса, — эффективный метод лечения пациентов с протезным инфекционным эндокардитом.
Поступила в редакцию 7 ноября 2022 г. Исправлена 9 декабря 2022 г. Принята к печати 20 декабря 2022 г.
Финансирование
Работа выполнена при поддержке гранта Президента Российской Федерации № 075-15-2022-823.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Вклад авторов
Концепция и дизайн работы: А.В. Богачев-Прокофьев
Сбор и анализ данных: А.В. Караджа, А.Н. Пивкин, А.С. Залесов
Статистическая обработка данных: Р.М. Шарифулин, А.В. Афанасьев
Написание статьи: Р.М. Шарифулин, А.В. Афанасьев
Исправление статьи: А.В. Богачев-Прокофьев, С.И. Железнев
Утверждение окончательного варианта статьи: все авторы
Библиографические ссылки
- Wang A. Statement from the International Collaboration on Endocarditis on the current status of surgical outcome in infective endocarditis. Ann Cardiothorac Surg. 2019;8(6):678-680. PMID: 31832359; PMCID: PMC6892721. https://dx.doi.org/10.21037/acs.2019.05.19
- Habib G., Lancellotti P., Antunes M.J., Bongiorni M.G., Casalta J.-P., Del Zotti F., Dulgheru R., El Khoury G., Erba P.A., Iung B., Miro J.M., Mulder B.J., Plonska-Gosciniak E., Price S., Roos-Hesselink J., Snygg-Martin U., Thuny F., Mas P.T., Vilacosta I., Zamorano J.L.; ESC Scientific Document Group. 2015 ESC Guidelines for the management of infective endocarditis: The Task Force for the Management of Infective Endocarditis of the European Society of Cardiology (ESC). Endorsed by: European Association for Cardio-Thoracic Surgery (EACTS), the European Association of Nuclear Medicine (EANM). Eur Heart J. 2015;36(44):3075-3128. PMID: 26320109. https://dx.doi.org/10.1093/eurheartj/ehv319
- Chu V.H., Park L.P., Athan E., Delahaye F., Freiberger T., Lamas C., Miro J.M., Mudrick D.W., Strahilevitz J., Tribouilloy C., Durante-Mangoni E., Pericas J.M., Fernández-Hidalgo N., Nacinovich F., Rizk H., Krajinovic V., Giannitsioti E., Hurley J.P., Hannan M.M., Wang A.; International Collaboration on Endocarditis. Association between surgical indications, operative risk, and clinical outcome in infective endocarditis: a prospective study from the International Collaboration on Endocarditis. Circulation. 2015;131(2):131-140. PMID: 25480814. https://dx.doi.org/10.1161/CIRCULATIONAHA.114.012461
- Lalani T., Chu V.H., Park L.P., Cecchi E., Corey G.R., Durante-Mangoni E., Fowler Jr V.G., Gordon D., Grossi P., Hannan M., Hoen B., Muñoz P., Rizk H., Kanj S.S., Selton-Suty C., Sexton D.J., Spelman D., Ravasio V., Tripodi M.F., Wang A.; International Collaboration on Endocarditis–Prospective Cohort Study Investigators. In-hospital and 1-year mortality in patients undergoing early surgery for prosthetic valve endocarditis. JAMA Intern Med. 2013;173(16):1495-1504. PMID: 23857547. https://dx.doi.org/10.1001/jamainternmed.2013.8203
- Davierwala P.M., Marin-Cuartas M., Misfeld M., Deo S.V., Lehmann S., Garbade J., Holzhey D.M., Borger M.A., Bakhtiary F. Five-year outcomes following complex reconstructive surgery for infective endocarditis involving the intervalvular fibrous body. Eur J Cardiothorac Surg. 2020;58(5):1080-1087. PMID: 32380545. https://dx.doi.org/10.1093/ejcts/ezaa146
- Navia J.L., Elgharably H., Hakim A.H., Witten J.C., Haupt M.J., Germano E., Houghtaling P.L., Bakaeen F.G., Pettersson G.B., Lytle B.W., Roselli E.E., Gillinov A.M., Svensson L.G. Long-term outcomes of surgery for invasive valvular endocarditis involving the aortomitral fibrosa. Ann Thorac Surg. 2019;108(5):1314-1323. PMID: 31254508. https://dx.doi.org/10.1016/j.athoracsur.2019.04.119
- Solari S., Mastrobuoni S., De Kerchove L., Navarra E., Astarci P., Noirhomme P., Poncelet A., Jashari R., Rubay J., El Khoury G. Over 20 years experience with aortic homograft in aortic valve replacement during acute infective endocarditis. Eur J Cardiothorac Surg. 2016;50:1158-1164. PMID: 27229671. https://dx.doi.org/10.1093/ejcts/ezw175
- Musci M., Weng Y., Hübler M., Amiri A., Pasic M., Kosky S., Stein J., Siniawski H., Hetzer R. Homograft aortic root replacement in native or prosthetic active infective endocarditis: twenty-year single-center experience. J Thorac Cardiovasc Surg. 2010;139(3):665-673. PMID: 19767017. https://dx.doi.org/10.1016/j.jtcvs.2009.07.026
- Kim J.B., Ejiofor J.I., Yammine M., Camuso J.M., Walsh C.W., Ando M., Melnitchouk S.I., Rawn J.D., Leacche M., MacGillivray T.E., Cohn L.H., Byrne J.G., Sundt T.M. Are homografts superior to conventional prosthetic valves in the setting of infective endocarditis involving the aortic valve? J Thorac Cardiovasc Surg. 2016;151(5):1239-1246. PMID: 26936004. https://dx.doi.org/10.1016/j.jtcvs.2015.12.061
- Yanagawa B., Mazine A., Tam D.Y., Jüni P., Bhatt D.L., Spindel S., Puskas J.D., Verma S., Friedrich J.O. Homograft versus conventional prosthesis for surgical management of aortic valve infective endocarditis: a systematic review and meta-analysis. Innovations (Phila). 2018;13(3):163-170. PMID: 29912740. https://dx.doi.org/10.1097/IMI.0000000000000510
- Sharifulin R., Bogachev-Prokophiev A., Varnek Y., Klimko N., Malakhova O., Volkov A., Murashev I., Pivkin A., Karaskov A. Successful treatment of an aortotomy site aspergillus infection. Ann Thorac Surg. 2019;108(4):e253-e255. PMID: 30910659. https://dx.doi.org/10.1016/j.athoracsur.2019.02.036
- Elgharably H., Hakim A.H., Unai S., Hussain S.T., Shrestha N.K., Gordon S., Rodriguez L., Gillinov A.M., Svensson L.G., Navia J.L. The incorporated aortomitral homograft for double-valve endocarditis: the 'hemi-Commando' procedure. Early and mid-term outcomes. Eur J Cardiothorac Surg. 2018;53(5):1055-1061. PMID: 29253091. https://dx.doi.org/10.1093/ejcts/ezx439
- Чернов И.И., Екимов С.С., Мотрева А.П., Кондратьев Д.А., Маркина М.И., Тарасов Д.Г. Лечение протезного эндокардита с использованием аортально-митрального гомографта. Клиническая и экспериментальная хирургия. Журнал им. акад. Б.В. Петровского. 2015;3:70-72. Chernov I.I., Ekimov S.S., Motreva A.P., Kondratyev D.A., Markina M.I., Tarasov D.G. Double valve replacement with aorto-mitral homograft in patient with prosthestic endocarditis. Clin Experiment Surg. Petrovsky J. 2015;3:70-72. (In Russ.)
- Спиридонов С.В., Шкет А.П., Чеснов Ю.М., Щетинко Н.Н., Одинцов В.О., Шумовец В.В., Андрущук В.В., Комаровский А.А., Островский Ю.П. Непосредственные результаты протезирования аортального клапана с использованием аллографтов. Новости хирургии. 2014;22(4):443-448. https://dx.doi.org/10.18484/2305-0047.2014.4.443 Spirydonov S.V., Shket A.P., Chesnov Yu.M., Shchetinko N.N., Odintsov V.O., Shumovets V.V., Andrushchuk V.V., Komarovsky A.A., Ostrovsky Yu.P. The immediate results of aortic valve replacement with allografts. Novosti Khirurgii. 2014;22(4):443-448. (In Russ.) https://dx.doi.org/10.18484/2305-0047.2014.4.443
- Heinz A., Dumfarth J., Ruttmann-Ulmer E., Grimm M., Müller L.C. Freestyle root replacement for complex destructive aortic valve endocarditis. J Thorac Cardiovasc Surg. 2014;147(4):1265-1270. PMID: 23849892. https://dx.doi.org/10.1016/j.jtcvs.2013.05.014
- Melina G., De Robertis F., Gaer J.A., Angeloni E., El-Hamamsy I., Bahrami T., Pepper J.R., Takkenberg J.J.M., Yacoub M.H. Long-term survival after xenograft versus homograft aortic root replacement: Results from a prospective randomized trial. J Thorac Cardiovasc Surg. 2019;161(1):57-65. PMID: 31735388. https://dx.doi.org/10.1016/j.jtcvs.2019.09.119
- Караськов А.М., Опен А.Б., Демидов Д.П., Железнев С.И., Демин И.И., Астапов Д.А. Операция Росса как метод радикальной коррекции аортальной недостаточности при инфекционном эндокардите высокой степени активности. Патология кровообращения и кардиохирургия. 2011;(3):71-73. Karaskov A.M., Open A.B., Demidov D.P., Zheleznev S.I., Demin I.I., Astapov D.A. Ross operation as a method of radical correction of aortic insufficiency in infectious endocarditis of high activity levels. Patologiya krovoobrashcheniya i kardiokhirurgiya = Circulation Pathology and Cardiac Surgery. 2011;(3):71-73. (In Russ.)
- Chauvette V., Bouhout I., Lefebvre L., Tarabzoni M., Chamberland M.È., Poirier N., Demers P., Chu M.W.A., Perron J., El-Hamamsy I. The Ross procedure is a safe and durable option in adults with infective endocarditis: a multicentre study. Eur J Cardiothorac Surg. 2020;58(3):537-543. PMID: 32236477. https://dx.doi.org/10.1093/ejcts/ezaa078
- Сулейманов Б.Р., Муратов Р.М., Бритиков Д.В., Соболева Н.Н., Титов Д.А. Использование алло- и аутографтов (операция Росса) при активном инфекционном эндокардите с деструкцией корня аорты. Анналы хирургии. 2016;21(3):180-186. Suleymanov B.R., Muratov R.M., Britikov D.V., Soboleva N.N., Titov D.A. The use of allo- and autografts (Ross procedure) in active infective endocarditis with the aortic root destruction. Annaly khirurgii = Annals of Surgery. Russian Journal. 2016;21(3):180-186. (In Russ.)

